Kjempecellearteritt (temporalisarteritt)
Kjempecellearteritt, tidligere kalt temporalarteritt, er en blodårebetennelse som blant annet kan gi hodepine, tinningsmerter, tyggesmerter og synsforstyrrelser. Rask diagnostikk og behandling er viktig for å unngå alvorlige komplikasjoner som synstap og hjerneslag.

Sist oppdatert:
16. feb. 2026
Hva er kjempecellearteritt (KCA)?
Kjempecellearteritt (KCA), tidligere kalt temporalarteritt, er en blodårebetennelse i store og middelstore arterier. Selv om sykdommen kan ramme mange av kroppens blodårer, er det aller vanligst at den angriper tinningarterien (arteria temporalis).
Navnet kjempecellearteritt skyldes funnet av store, flerkjernede celler i de betente områdene av åreveggen.
Ved mistanke om KCA er det viktig med rask oppstart av behandling for å unngå alvorlige komplikasjoner som synstap og hjerneslag.
Sykdomsutvikling
Utviklingen av sykdommen skjer gjerne akutt eller subakutt i løpet av timer, dager eller uker.
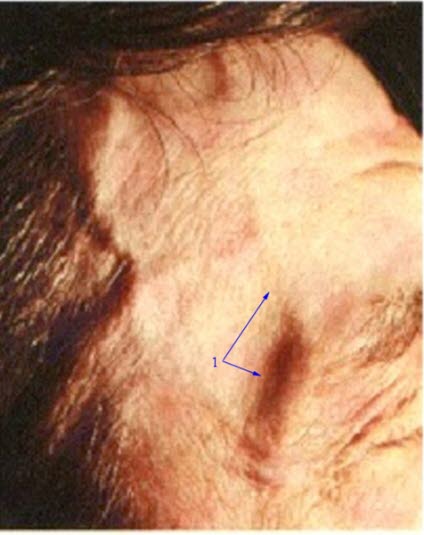
Hovedsymptomene ved kjempecellearteritt er nyoppstått hodepine (ofte i tinningen), smerter ved tygging, synsforstyrrelser (f.eks. dobbeltsyn, tåkesyn, synstap) og ømhet i hodebunnen. I tillegg kan personen oppleve allmennsymptomer som feber, tretthet, nattesvette, vekttap og/eller tørrhost. Verk i muskulaturen og leddene i begge skuldre og/ eller hoftene er også blant mulige symptomer. Dersom de store avgangsgrenene fra hovedpulsåren er rammet, vil personen kunne oppleve såkalt ekstremitetsklaudikatio. Ekstremitetsklaudikatio er smerter eller ubehag i armer eller ben som kommer når man bruker dem – og som går over når man hviler.
Av og til forekommer øresus, ensidig hørselstap og smaksendringer.
KCA opptrer sjelden før fylte 50 år og tilstanden debuterer vanligvis i alderen 70 til 80 år. Kvinner rammes mer enn dobbelt så ofte som menn. Det oppstår årlig rundt 23 nye tilfeller av KCA per 100 000 personer som er 50 år eller eldre.
Noen har KCA og polymyalgia revmatika samtidig. KCA og polymyalgia rheumatica anses som to nært beslektede revmatiske tilstander.
Årsaker
Symptomene ved KCA skyldes som nevnt en betennelse i pulsårer (arteritt). Det er immunforsvaret som lager betennelsen. Veggen i en pulsåre består av flere lag. Mellom de ulike lagene i karveggen sitter tynne sjikt av bindevev. Ved KCA skjer det en betennelsesreaksjon omkring dette bindevevet,- det skjer en immunreaksjon mot eget vev slik at immunsystemet «angriper» kroppen selv. Årsaken til at betennelsen oppstår er ukjent, men en regner med at den er et resultat av en rekke miljømessige og genetiske faktorer. Forekomsten av polymyalgia rheumatica og KCA er høyere i Skandinavia enn i andre deler av verden. Tilsvarende er forekomsten i den "skandinaviske delen av USA" (Minnesota og Dakota) også høyere enn i øvrige deler av USA.
Diagnostikk
Diagnosen kjempecellearteritt (KCA) stilles ikke ved hjelp av én enkelt prøve, men gjennom en samlet vurdering av symptomer, legens undersøkelse, blodprøver og bildeundersøkelser.
De viktigste momentene i sykehistorien og legens undersøkelse er nyoppstått hodepine (ofte i tinningen), øm og fortykket tinningpulsåre (ofte med svak eller manglende puls), hodebunnsømhet, samt tyggesmerter og/eller ekstremitetsklaudikatio. Synsforstyrrelser forekommer hos ca. 20%.
Blodprøver har også en sentral plass i diagnostikken. Senkningen er vanligvis forhøyet, gjerne over 60-100. CRP er også vanligvis forhøyet. Lav blodprosent kan ses, og forhøyet antall blodpater er vanlig.
Senkningen normaliseres raskt etter at behandlingen har startet, og den er et godt mål på effekten av behandlingen, sammen med oppnådd lindring av symptomer.
Ved mistanke om KCA ser man etter betennelse i blodåreveggen ved ultralydundersøkelse. Undersøkelsen utføres av lege med tilstrekkelig erfaring innen ultralyd av blodårer og med utstyr av høy kvalitet. Dersom ultralyd ikke er tilgjengelig eller ikke er konklusiv, kan biopsi av temporalarterien vurderes. Prøven tas ved et lite kirurgisk inngrep som utføres i lokalbedøvelse. Mikroskopi av vevsprøven, som gjøres på sykehus, kan vise typiske forandringer. Alternativt kan MR av temporalarteriene eller PET-CT utføres.
For å kartlegge sykdomsutbredelse kan det gjøres undersøkelser med blant annet ultralyd av flere blodårer, CT/MR angio av hovedpulsåren og/eller PET scan.
Behandling
Ved mistanke om KCA er det viktig med rask oppstart av behandling. Dette for å unngå alvorlige komplikasjoner som synstap og hjerneslag. Sykdommen utredes og behandles i sykehus. Diagnostiske undersøkelser må ikke forsinke oppstart av behandling. Prednisolon gis umiddelbart ved mistanke om sykdommen. Denne medisinen brukes for å dempe betennelsen.
Ofte ses en dramatisk forbedring av tilstanden allerede i løpet av få timer etter oppstart av behandlingen. Prednisolondosen må over tid trappes gradvis ned, og det er svært viktig å følge legens anvisninger for å unngå alvorlige bivirkninger. Vanlig varighet av behandlingen er ett til to år. Enkelte kan bli nødt til å stå på lave doser (5-10 mg) vedlikeholdsbehandling i et par år eller lenger.
Langvarig bruk av kortison øker risikoen for å utvikle beinskjørhet. Det anbefales derfor daglig tilskudd av kalsium og vitamin D (f.eks. Calcigran®). De fleste vil også få anbefaling om å bruke reseptbelagt medisin mot benskjørhet (bisfosfonater).
I noen tilfeller kan det være aktuelt å gi andre legemidler, som metotreksat eller tocilizumab, for å redusere behovet for prednisolon. Metotreksat virker sykdomsdempende ved at den hemmer noen av byggesteinene som er viktige i dannelsen av visse immun- og betennelsesceller. Tocilizumab tilhører klassen biologiske legemidler og blokkerer for signalproteinet IL-6. Dette medfører at en del av betennelses- og immunprosessene motvirkes.
Prognosen
Langtidsutsiktene er gode dersom tilstanden behandles. Blindhet er en komplikasjon til KCA, men synsproblemer kan i de fleste tilfeller unngås ved tidlig igangsatt behandling.
Behandlingen er langvarig. De fleste behøver kortisonbehandling 1–2 år. Noen får tilbakefall etter at medisinen avsluttes og må starte på ny med behandling.
Det er viktig å kontakte lege straks ved hodepine, synsproblemer eller andre tegn til kjempecellearteritt. Betennelse i tinningpulsåren kan unntaksvis oppstå selv om kortisonpreparater brukes.
Personer med KCA har økt risiko for hjerte-karsykdom. Det anbefaler derfor undersøkelse hos fastlege for risikovurdering når diagnosen stilles og senere med den hyppigheten fastlegen anbefaler.
Dette dokumentet er basert på det profesjonelle dokumentet Polymyalgia rheumatica . Referanselisten for dette dokumentet vises nedenfor
- Tengesdal S, Diamantopoulos AP, Brekke LK, et al. Polymyalgia rheumatica. Nasjonal veileder i revmatologi. Sist oppdatert 21.01.2025. metodebok.no
- Buttgereit F, Dejaco C, Matteson EL, et al.. polymyalgia rheumatica and giant cell arteritis: a systematic review. JAMA 2016;315:2442–58. PMID: 27299619 PubMed
- González-Gay MA, Matteson EL, Castañeda S. Polymyalgia rheumatica. Lancet. 2017 Oct 7;390(10103):1700-1712. Epub 2017 Jul 31. PMID: 28774422. PubMed
- Weyand CM, Goronzy JJ. Clinical practice. Giant-cell arteritis and polymyalgia rheumatica. N Engl J Med. 2014 Jul 3;371(1):50-7. PMID: 24988557. PubMed
- Rosenberg H, Halman S, Yadav K. Polymyalgia rheumatica. CMAJ. 2021 Nov 22;193(46):E1770. PMID: 34810164 PubMed
- Ezeonyeji AN, Borg FA, Dasgupta B. Delays in recognition and management of giant cell arteritis: results from a retrospective audit. Clin Rheumatol. 2011;30(2):259–262.
- Gran JT, Myklebust G. Incidence and clinical characteristics of peripheral arthritis in polymyalgia rheumatica and temporal arteritis. Rheumatology 2000; 39: 283-7. Rheumatology
- Dasgupta B, Borg FA, Hassan N, et al. BSR and BHPR guidelines for the management of polymyalgia rheumatica. Rheumatology 2010; 49: 186-90. Rheumatology
- Kreiner F, Langberg H, Galbo H. Increased muscle interstitial levels of inflammatory cytokines in polymyalgia rheumatica. Arthritis Rheum. 2010;62(12):3768–3775.
- González-Gay MA, Pina T. Giant cell arteritis and polymyalgia rheumatica: an update. Curr Rheumatol Rep. 2015 Feb;17(2):6. PMID: 25618572 PubMed
- Gilden D, White T, Khmeleva N, et al. Prevalence and distribution of VZV in temporal arteries of patients with giant cell arteritis. Neurology 2015. DOI: 10.1212/WNL.0000000000001409 DOI
- Liozon E, Parreau S, Filloux M, et al. Giant cell arteritis or polymyalgia rheumatica after influenza vaccination: A study of 12 patients and a literature review. Autoimmunity Reviews 2021. pubmed.ncbi.nlm.nih.gov
- Dasgupta B, Cimmino MA, Maradit-Kremers H et al. 2012 provisional classification criteria for polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative. Arthritis Rheum 2012; 65: 943-54. www.ncbi.nlm.nih.gov
- Macchioni P1, Boiardi L, Catanoso M, Pazzola G, Salvarani C. Performance of the new 2012 EULAR/ACR classification criteria for polymyalgia rheumatica: comparison with the previous criteria in a single-centre study. Ann Rheum Dis 2014; 73: 1190-3. pmid:24297384 PubMed
- Ozen G, Inanc N, Unal AU, et al. Assessment of the New 2012 EULAR/ACR Clinical Classification Criteria for Polymyalgia Rheumatica: A Prospective Multicenter Study. J Rheumatol 2016. pmid:26834222 PubMed
- Mackie SL, Hensor EM, Haugeberg G, Bhakta B, Pease CT. Can the prognosis of polymyalgia rheumatica be predicted at disease onset? Results from a 5-year prospective study. Rheumatology (Oxford). 2010;49(4):716–722.
- Breuer GS, Nesher G. What does imaging tell us about polymyalgia rheumatica? Rheumatology 2011; 51: 5-6. Rheumatology
- Dejaco C, Singh YP, Perel P, et al. 2015 Recommendations for the management of polymyalgia rheumatica: a European League Against Rheumatism/American College of Rheumatology collaborative initiative. Ann Rheum Dis. 2015; 74(10): 1799-807. Pmid: 26359488.
- Allen CS, Yeung JH, Vandermeer B, et al. Bisphosphonates for steroid-induced osteoporosis. Cochrane Database Syst Rev. 2016 Oct 5;10:CD001347. pmid: 27706804 PubMed
- Rosen HN, Saag KG. Prevention and treatment of glucocorticoid-induced osteoporosis. UpToDate. Sist revidert juni 2015. www.uptodate.com
- Marsman DE, den Broeder N, van den Hoogen FHJ, et al. Efficacy of rituximab in patients with polymyalgia rheumatica: a double-blind, randomised, placebo-controlled, proof-of-concept trial. Lancet Rheumatol 2021. doi:10.1016/S2665-9913(21)00245-9 DOI
- Devauchelle-Pensec V, Carvajal-Alegria G, Dernis E, et al. Effect of Tocilizumab on Disease Activity in Patients With Active Polymyalgia Rheumatica Receiving Glucocorticoid Therapy A Randomized Clinical Trial. JAMA 2022; 328: 1053-62. pmid:36125471 PubMed
- Spiera RF, Unizony S, Warrington KJ, et al. Sarilumab for relapse of polymyalgia rheumatica during glucocorticoid taper. N Engl J Med 2023 Oct 5; 389:1263. PMID: 37792612 PubMed
- Kermani TA, Warrington KJ, Cuthbertson D, et al. Disease relapses among patients with giant cell arteritis: A prospective, longitudinal cohort study. J Rheumatol 2015; 42:1213. doi: 10.3899/jrheum.141347 DOI
- Dejaco C, Duftner C, Cimmino MA, Dasgupta B, Salvarani C, Crowson CS, Maradit-Kremers H, Hutchings A, Matteson EL, Schirmer M; International Work Group for PMR and GCA. Definition of remission and relapse in polymyalgia rheumatica: data from a literature search compared with a Delphi-based expert consensus. Ann Rheum Dis. 2011;70:447–453
- Wu J, Keeley A, Mallen C et al. Incidence of infections associated with oral glucocorticoid dose in people diagnosed with polymyalgia rheumatica or giant cell arteritis: a cohort study in England. CMAJ 2019; 191: E680-8. pmid:31235489 PubMed
- Faurschou M, Ahlstrom MG, Lindhardsen J, et al. Risk of Diabetes mellitus among patients diagnosed with giant cell arteritis or granulomatosis with polyangiitis: Comparison with the general population. J Rheumatol. 2016 . PMID:27744394 PubMed
- Narváez J, Estrada P, López-Vives L, et al.. Prevalence of ischemic complications in patients with giant cell arteritis presenting with apparently isolated polymyalgia rheumatica. Semin Arthritis Rheum. 2015 Dec;45(3):328-33. doi: 10.1016/j.semarthrit.2015.06.009. Epub 2015 Jun 19. PMID: 26186807 PubMed
- De Miguel E, Macchioni P, Conticini E, Campochiaro C, Karalilova R, Monti S, Ponte C, Klinowski G, Monjo-Henry I, Falsetti P, Batalov Z, Tomelleri A, Hocevar A. Prevalence and characteristics of subclinical giant cell arteritis in polymyalgia rheumatica. Rheumatology (Oxford). 2024 Jan 4;63(1):158-164. doi: 10.1093/rheumatology/kead189. PMID: 37129541 PubMed
- Hancock AT, Mallen CD, Muller S, et al. Risk of vascular events in patients with polymyalgia rheumatica. CMAJ. 2014 Jul 28.
- Pujades-Rodriguez M, Duyx B, Thomas SL, et al. Associations between polymyalgia rheumatica and giant cell arteritis and 12 cardiovascular diseases. Heart 2016. doi:10.1136/heartjnl-2015-308514 DOI
- Dasgupta B, Borg FA, Hassan N, et al.; BSR and BHPR Standards, Guidelines and Audit Working Group. BSR and BHPR guidelines for the management of polymyalgia rheumatica. Rheumatology (Oxford). 2010;49(1):186–190.